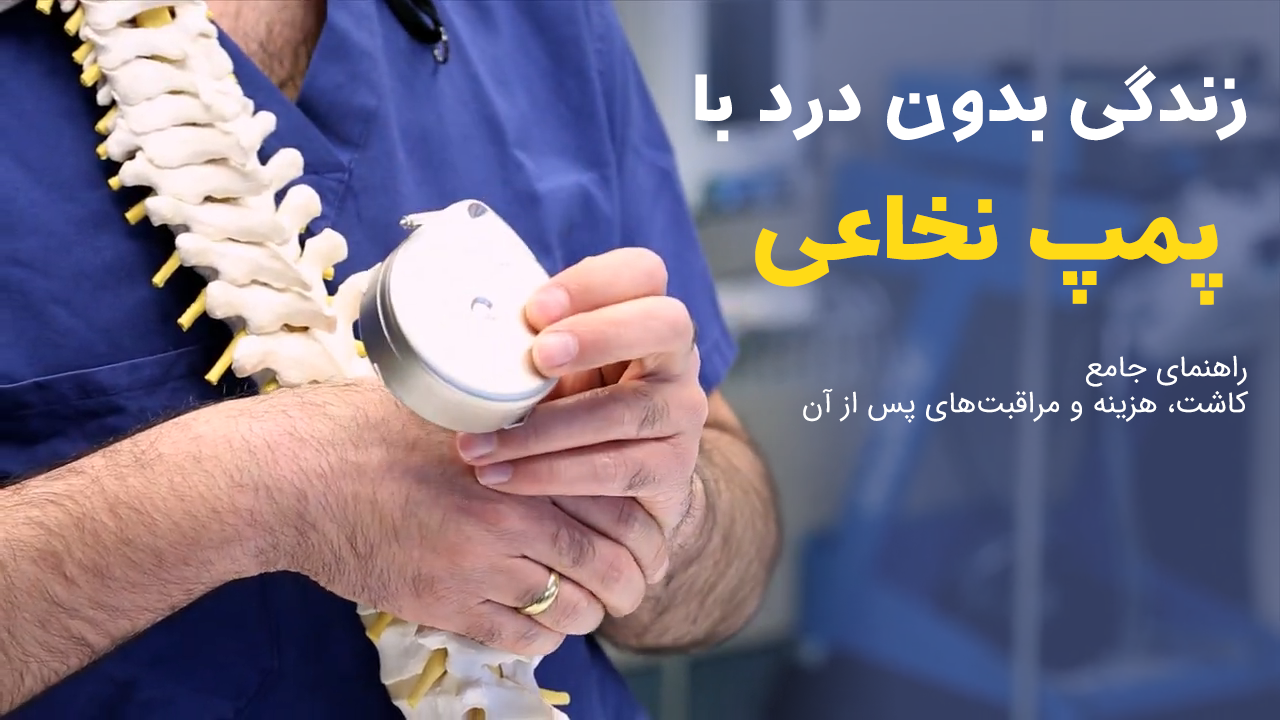
پمپ نخاعی چیست؟
پمپ نخاعی (پمپ اینتراتکال) دستگاهی است که دارو را بهصورت مستقیم به فضای اطراف نخاع تزریق میکند. این دستگاه معمولاً از دو بخش تشکیل شده است: یک مخزن فلزی که زیر پوست در ناحیه شکم کار گذاشته میشود و یک لوله باریک (کاتتر) که از مخزن تا فضای نخاع کشیده میشود. دارو از طریق این کاتتر مستقیماً به مایع مغزی نخاعی وارد میشود و بر گیرندههای عصبی تأثیر میگذارد.
مزیت بزرگ این روش آن است که مقدار بسیار کمی از دارو میتواند اثرات قویتری نسبت به مصرف خوراکی یا تزریقی همان دارو داشته باشد. به عبارت سادهتر، پمپ نخاعی با دوز کمتر، اثر بیشتری ایجاد میکند و عوارض سیستمیک را کاهش میدهد. این ویژگی مخصوصاً برای بیماران مبتلا به دردهای مزمن سرطان، آسیب نخاعی یا اسپاستیسیتههای شدید بسیار حیاتی است.
پمپ نخاعی بهصورت کاملاً کاشتنی است و بیمار بعد از عمل، فقط یک برآمدگی کوچک زیر پوست احساس میکند. پزشک با استفاده از برنامهریزی الکترونیکی میتواند مقدار و زمان تزریق دارو را تنظیم کند تا بهترین کنترل ممکن بر درد یا اسپاسم ایجاد شود.
انواع پمپ نخاعی
پمپهای نخاعی معمولاً در دو نوع اصلی وجود دارند:
-
پمپ نخاعی غیرقابل برنامهریزی:
این نوع پمپها سادهتر و ارزانتر هستند. میزان تزریق دارو ثابت است و تغییر آن فقط از طریق تعویض فیزیکی پمپ یا تنظیم مکانیکی محدود امکانپذیر است. به همین دلیل، کاربرد آنها کمتر از پمپهای قابل برنامهریزی است، زیرا انعطافپذیری پایینتری دارند. -
پمپ نخاعی قابل برنامهریزی:
این پمپها با استفاده از سیستمهای الکترونیکی قابل کنترل هستند و پزشک میتواند بدون جراحی مجدد، تنظیمات دارو را تغییر دهد. حتی امکان تنظیم دوز بر اساس ساعتهای شبانهروز یا شدت درد نیز وجود دارد. این پمپها معمولاً با باتری داخلی کار میکنند و تا چند سال عمر دارند.
در یک مقایسه کلی، پمپهای قابل برنامهریزی به دلیل راحتی، دقت بالا و قابلیت شخصیسازی، انتخاب اصلی پزشکان برای بیماران مزمن محسوب میشوند.
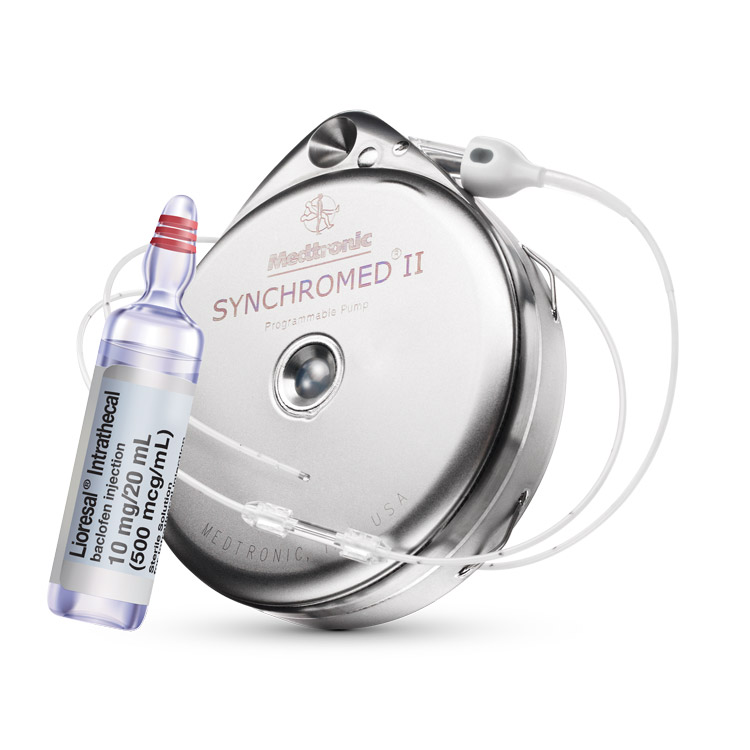
مکانیزم عملکرد پمپ نخاعی
پمپ نخاعی بهصورت دقیق و هوشمند طراحی شده تا دارو را با دوزهای مشخص و منظم مستقیماً به مایع مغزی نخاعی (CSF) وارد کند. در حالت طبیعی، داروهای خوراکی باید از مسیر گوارش، کبد و سیستم خونی عبور کنند تا به مغز برسند، اما در این مسیر بخشی از دارو از بین میرود و عوارضی مانند تهوع، خوابآلودگی یا آسیب کبدی ایجاد میکند. پمپ نخاعی این مشکل را حل کرده است.
در این سیستم، پمپ زیر پوست در ناحیه شکم کار گذاشته میشود و از طریق یک کاتتر باریک، دارو به فضای اپیدورال یا سابآراکنوئید در ستون فقرات تزریق میشود. این دارو مستقیماً به گیرندههای عصبی در نخاع میرسد و اثر تسکیندهنده فوری و قوی ایجاد میکند.
فوق تخصص درد با استفاده از دستگاهی مغناطیسی که روی پوست بیمار قرار میگیرد، میتواند میزان تزریق دارو، سرعت جریان و حتی زمان تزریق را کنترل کند. این قابلیت تنظیم دقیق باعث میشود درمان کاملاً شخصیسازی شده و متناسب با شدت علائم بیمار باشد.
چه داروهایی در پمپ نخاعی استفاده میشود؟
نوع داروی مورد استفاده در پمپ نخاعی بسته به نوع بیماری و هدف درمان متفاوت است. برخی از داروهای رایج عبارتند از:
-
مورفین: برای کنترل دردهای مزمن و مقاوم، مخصوصاً در بیماران سرطانی یا آسیب نخاعی.
-
باکلوفن: برای کاهش اسپاسمهای شدید عضلانی، بهویژه در بیماران مبتلا به اماس(MS)، فلج مغزی یا آسیب نخاعی.
-
کلونیدین: گاهی برای ترکیب با سایر داروها جهت کنترل بهتر درد استفاده میشود.
-
بوپیواکائین: داروی بیحسی موضعی که به کاهش انتقال درد در مسیرهای عصبی کمک میکند.
در برخی موارد، پزشک ترکیبی از چند دارو را در پمپ تزریق میکند تا اثر همافزایی ایجاد شود. این روش باعث میشود بیمار با دوز کمتر دارو، اثرات قویتر و پایدارتری تجربه کند.
چه بیمارانی به پمپ نخاعی نیاز دارند؟
پمپ نخاعی برای همه بیماران مناسب نیست، بلکه معمولاً زمانی توصیه میشود که سایر روشهای درمانی مانند داروهای خوراکی، تزریقات عضلانی یا حتی جراحیهای عصبی مؤثر واقع نشده باشند. به بیان دیگر، این دستگاه برای بیماران خاصی طراحی شده است که درد یا اسپاستیسیته (سفتی و گرفتگی عضلات) آنها با هیچ درمان معمولی کنترل نمیشود. در ادامه با گروههایی از بیماران که از پمپ نخاعی بیشترین سود را میبرند آشنا میشویم:
-
بیماران مبتلا به دردهای مزمن و مقاوم به درمان:
کسانی که بهدلیل آسیب نخاعی، سرطان، دردهای نوروپاتیک (عصبی)، سندرم درد موضعی (CRPS) یا دردهای بعد از جراحی، سالها از دردهای طاقتفرسا رنج میبرند و داروهای مسکن قوی برایشان مؤثر نیست یا باعث عوارض شدید شدهاند. -
افراد مبتلا به اسپاستیسیته شدید:
این حالت در بیماران مبتلا به مولتیپل اسکلروزیس (MS)، فلج مغزی (CP) یا آسیبهای نخاعی دیده میشود. عضلات آنها دائماً در حالت انقباض هستند و حرکت را دشوار میکنند. داروی باکلوفن که در پمپ نخاعی تزریق میشود، بهطور مستقیم بر روی نخاع اثر میگذارد و این اسپاسمها را کنترل میکند. -
بیماران سرطانی در مراحل پیشرفته:
در برخی از بیماران سرطانی، درد بهقدری شدید و گسترده است که حتی با مورفین خوراکی یا تزریقی هم کنترل نمیشود. در این موارد، جهت کنترل درد سرطان، پمپ نخاعی میتواند تسکینی مؤثر و پایدار فراهم کند بدون اینکه باعث خوابآلودگی یا تهوع شدید شود.
در مجموع، بیمارانی که واجد شرایط کاشت پمپ نخاعی هستند، ابتدا باید تحت ارزیابی کامل پزشکی قرار گیرند. در این مرحله، پزشک با تزریق آزمایشی دارو در فضای نخاعی، بررسی میکند که آیا بیمار به این درمان پاسخ مثبت میدهد یا خیر. اگر نتایج رضایتبخش باشد، عمل کاشت پمپ انجام میشود.
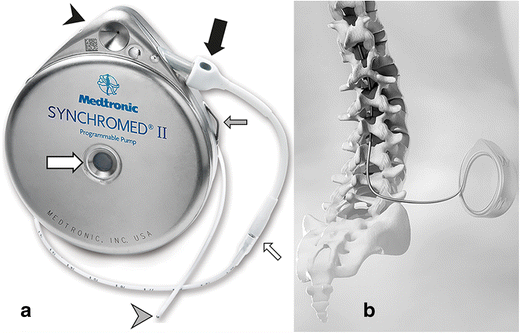
1نمای خارجی (a) و طراحی شماتیک از پمپ کاشته شده و کاتتر اینتراتکال (b)
مزایای استفاده از پمپ نخاعی
پمپ نخاعی مزایای قابلتوجهی دارد که آن را به یکی از مؤثرترین روشهای درمان درد و اسپاستیسیته تبدیل کرده است. این مزایا هم از نظر فیزیولوژیکی و هم از نظر کیفیت زندگی بیماران چشمگیر هستند:
-
اثر سریع و پایدار: دارو مستقیماً وارد مایع نخاعی میشود و به گیرندههای عصبی در محل اثر خود میرسد. بنابراین، تسکین درد تقریباً بلافاصله آغاز میشود و تا مدتها پایدار میماند.
-
کاهش چشمگیر عوارض دارویی: از آنجا که مقدار داروی مصرفی در پمپ بسیار کمتر از دوز خوراکی یا تزریقی است، عوارضی مانند تهوع، یبوست، خوابآلودگی یا وابستگی دارویی به حداقل میرسد.
-
بهبود قابل توجه کیفیت زندگی: بیماران پس از نصب پمپ معمولاً میتوانند فعالیتهای روزمره، خواب و حتی روابط اجتماعی خود را به حالت طبیعی بازگردانند.
-
کاهش مصرف داروهای خوراکی و تزریقی: با تنظیم مناسب پمپ، دیگر نیازی به مصرف مداوم داروهای خوراکی یا تزریقهای مکرر وجود ندارد.
-
امکان تنظیم دقیق و شخصیسازی درمان: دکتر سیامک مرادی میتواند بسته به میزان درد، نوع بیماری و زمانهای خاص روز (مثلاً شبها)، دوز تزریق را تنظیم کند.
بهطور خلاصه، پمپ نخاعی نه تنها از نظر فنی پیشرفته است، بلکه از نظر انسانی نیز ابزاری است که به بیماران امید و آرامش بازمیگرداند.
معایب و عوارض احتمالی پمپ نخاعی
با وجود تمام مزایایی که دارد، پمپ نخاعی خالی از عارضه نیست. آگاهی از این موارد به بیمار کمک میکند تا تصمیم آگاهانهتری بگیرد. عوارض پمپ را میتوان به سه دسته تقسیم کرد: عوارض جراحی، مکانیکی و دارویی.
-
عوارض جراحی:
شامل عفونت محل جراحی، تجمع مایع زیر پوست (سروما)، خونریزی یا آسیب به بافتهای اطراف است. البته با رعایت اصول استریل و تجربه جراح، احتمال این مشکلات بسیار پایین است. -
عوارض مکانیکی:
گاهی ممکن است کاتتر (لوله انتقال دارو) خم شود، مسدود گردد یا از جای خود جابجا شود. همچنین، خرابی باتری یا اشکال در عملکرد سیستم تزریق نیز میتواند اتفاق بیفتد که نیاز به بررسی یا تعویض دارد. -
عوارض دارویی:
در صورت تنظیم نادرست دوز دارو، ممکن است علائمی مانند خوابآلودگی، ضعف عضلانی یا تهوع ایجاد شود. در موارد نادر، قطع ناگهانی دارو (مثلاً در صورت خالی شدن پمپ) میتواند منجر به علائم ترک یا اسپاسمهای شدید گردد.
به همین دلیل، بیماران دارای پمپ نخاعی باید بهصورت منظم تحت نظر پزشک متخصص باشند تا در صورت بروز هرگونه مشکل، بلافاصله اقدام لازم انجام شود.
مراحل انجام عمل کاشت پمپ نخاعی
عمل کاشت پمپ نخاعی یکی از جراحیهای دقیق اما نسبتاً کمتهاجمی است که معمولاً تحت بیهوشی عمومی یا بیحسی نخاعی انجام میشود. این عمل در چند مرحله انجام میگیرد:
-
ارزیابی قبل از عمل:
پیش از هر چیز، بیمار باید از نظر وضعیت عمومی بدن، نوع بیماری، شدت درد و پاسخ به داروهای آزمایشی ارزیابی شود. پزشک معمولاً با تزریق موقت دارو به فضای نخاعی (تست اینتراتکال) بررسی میکند که آیا این روش برای بیمار مؤثر خواهد بود یا خیر. اگر بیمار پاسخ مثبت دهد، نوبت به عمل اصلی میرسد. -
عمل جراحی:
جراح ابتدا برشی کوچک در قسمت پایین کمر یا پهلو ایجاد میکند تا کاتتر (لوله باریک انتقال دارو) را وارد فضای نخاعی کند. سپس یک برش دیگر در قسمت پایین شکم ایجاد میشود تا پمپ فلزی زیر پوست کار گذاشته شود. کاتتر از طریق تونلی زیرپوستی به پمپ متصل میگردد. پس از اطمینان از عملکرد صحیح سیستم، برشها بخیه زده میشوند. -
بازیابی بعد از عمل:
معمولاً بیمار ۲۴ تا ۴۸ ساعت در بیمارستان بستری میماند تا وضعیت پمپ و واکنش بدن بررسی شود. در این مدت پزشک میزان اولیه دارو را تنظیم کرده و دستورالعملهای مراقبتی را توضیح میدهد.
در اغلب موارد، بیماران پس از گذشت چند روز میتوانند فعالیتهای سبک روزمره خود را از سر بگیرند. تنها محدودیت مهم در هفتههای نخست، پرهیز از حرکات ناگهانی یا بلند کردن اجسام سنگین است.
نحوه تنظیم و شارژ پمپ نخاعی
پمپ نخاعی مانند یک سیستم الکترونیکی هوشمند عمل میکند و نیاز به تنظیم و شارژ منظم دارد. در هر ویزیت، پزشک با استفاده از دستگاه مخصوصی به نام Programmer میتواند بدون هیچگونه جراحی یا درد، تنظیمات پمپ را از بیرون انجام دهد.
-
تنظیم دوز دارو:
پزشک بسته به شرایط بیمار، میزان تزریق را تغییر میدهد. گاهی لازم است در دورههایی که درد یا اسپاسم شدیدتر میشود (مثل شبها یا فصلهای سرد)، مقدار دارو افزایش یابد. -
شارژ یا پر کردن مجدد پمپ:
پمپ نخاعی دارای یک مخزن داخلی است که دارو در آن ذخیره میشود. پس از اتمام دارو (معمولاً هر ۱ تا ۳ ماه یک بار)، پزشک با سوزن مخصوص از طریق پوست دارو را به داخل مخزن تزریق میکند. این فرآیند بدون بیهوشی و در مطب انجام میشود و فقط چند دقیقه طول میکشد. -
شارژ باتری پمپ:
بیشتر پمپهای جدید دارای باتریهای قابل شارژ یا با عمر چندساله هستند. وقتی باتری رو به اتمام باشد، سیستم هشداردهنده آن را به پزشک اعلام میکند. در صورت نیاز، پمپ تعویض میشود.
به لطف این فناوری، بیمار بدون نیاز به جراحی مکرر، میتواند سالها از مزایای درمان با پمپ نخاعی بهرهمند شود.
مراقبتهای بعد از نصب پمپ نخاعی
پس از کاشت پمپ نخاعی، رعایت برخی نکات مراقبتی برای جلوگیری از عفونت و عملکرد صحیح دستگاه ضروری است. مراقبت مناسب در این دوره تأثیر مستقیم بر دوام پمپ و موفقیت درمان دارد.
-
مراقبت از محل بخیهها:
محل زخم باید خشک و تمیز نگه داشته شود. تا زمان بهبودی کامل نباید حمام طولانی یا شنا انجام شود. -
پرهیز از فعالیتهای سنگین:
در ۴ تا ۶ هفته اول نباید اجسام سنگین بلند کرد یا حرکات شدید ورزشی انجام داد، چون ممکن است کاتتر جابجا شود. -
پیگیریهای دورهای:
بیمار باید طبق زمانبندی تعیینشده برای تنظیم مجدد پمپ و پر کردن دارو به پزشک مراجعه کند. معمولاً هر ۴ تا ۱۲ هفته یک بار ویزیت لازم است. -
توجه به علائم هشداردهنده:
در صورت بروز علائمی مثل تب، قرمزی یا ترشح از محل جراحی، سردرد شدید، ضعف عضلانی یا تغییر ناگهانی در کنترل درد، باید سریعاً پزشک را مطلع کرد. -
حفظ سبک زندگی سالم:
تغذیه مناسب، خواب کافی و تمرینات کششی سبک (با نظر پزشک) میتوانند روند بهبودی را تسریع کنند.
به طور کلی، بیشتر بیماران بعد از چند هفته به زندگی عادی بازمیگردند و حتی فراموش میکنند که دستگاهی در بدنشان وجود دارد.
هزینه و پوشش بیمهای پمپ نخاعی در ایران
هزینه کاشت پمپ نخاعی در ایران بسته به نوع پمپ (قابل برنامهریزی یا ساده)، برند دستگاه، مرکز درمانی و دستمزد تیم جراحی متفاوت است. در سالهای اخیر، میانگین هزینه نصب پمپ نخاعی بین ۳۵۰ تا ۷۰۰ میلیون تومان برآورد شده است. این مبلغ شامل هزینه دستگاه، عمل جراحی، بستری، و جلسات تنظیم اولیه میشود.
البته خبر خوب این است که برخی بیمههای پایه مانند تأمین اجتماعی، خدمات درمانی و نیروهای مسلح، بخشی از هزینه دستگاه و عمل را تحت شرایط خاص تقبل میکنند. بیمههای تکمیلی نیز معمولاً تا سقف مشخصی هزینه را بازپرداخت میکنند. در مواردی که پمپ برای بیماران مبتلا به اماس یا دردهای سرطانی استفاده میشود، شانس تأیید بیمه بیشتر است، زیرا کاربرد درمانی و تأثیر مثبت آن در بهبود کیفیت زندگی اثباتشده است.
در نهایت، اگرچه هزینه اولیه پمپ نخاعی زیاد به نظر میرسد، اما در درازمدت میتواند از هزینههای مکرر دارو، بستری و درمانهای ناکارآمد بکاهد و در نتیجه از نظر اقتصادی نیز مقرون به صرفه باشد.
پرسشهای رایج بیماران درباره پمپ نخاعی
در ادامه به برخی از متداولترین سوالاتی که بیماران در مورد این دستگاه دارند پاسخ داده میشود:
-
عمر مفید پمپ نخاعی چقدر است؟
معمولاً بین ۵ تا ۷ سال بسته به نوع دستگاه و میزان استفاده. پس از اتمام عمر باتری، پمپ طی عمل جراحی سادهای تعویض میشود. -
آیا بعد از کاشت پمپ میتوان MRI انجام داد؟
بله، اما تنها در صورتی که پمپ از نوع MRI-Compatible (سازگار با MRI) باشد. پیش از انجام MRI باید حتماً پزشک مربوطه اطلاع داشته باشد تا پمپ موقتاً خاموش شود. -
آیا بیمار پمپ را در بدنش احساس میکند؟
پمپ زیر پوست شکم نصب میشود و معمولاً فقط به صورت یک برآمدگی کوچک قابل لمس است. پس از چند هفته بدن به حضور آن عادت میکند و دیگر آزاردهنده نیست. -
آیا میتوان با پمپ نخاعی سفر کرد یا از دستگاههای امنیتی فرودگاه عبور نمود؟
بله، اما توصیه میشود بیمار همیشه کارت شناسایی مخصوص دستگاه خود را همراه داشته باشد تا در صورت نیاز به مسئولان امنیتی ارائه دهد. -
آیا بعد از نصب پمپ، بیمار میتواند فعالیتهای روزمره و ورزشی انجام دهد؟
بله، پس از بهبودی کامل و با اجازه پزشک، فعالیتهای سبک و متوسط مثل پیادهروی، شنا یا یوگا بلامانع است. فقط باید از وارد شدن ضربه مستقیم به ناحیه پمپ خودداری شود.
جمعبندی نهایی: پمپ نخاعی؛ چراغ امیدی برای بازگشت به زندگی بدون درد
همانطور که در این مقاله به تفصیل بررسی کردیم، پمپ نخاعی (پمپ اینتراتکال) تنها یک دستگاه پزشکی نیست، بلکه یک تحول اساسی در مدیریت و کنترل دردهای مزمن و اسپاستیسیتههای مقاوم به درمان است. این فناوری با هدفمندسازی دارو و رساندن مستقیم آن به سیستم عصبی مرکزی، نه تنها اثربخشی را به حداکثر میرساند، بلکه عوارض ناخواسته داروهای سیستمیک را به حداقل میکند. برای بیمارانی که سالها در چرخه بیپایان داروهای خوراکی و تزریقات گرفتار شدهاند، پمپ نخاعی میتواند کلید بازگشت به یک زندگی فعال، مستقل و باکیفیت باشد.
تصمیم برای کاشت پمپ نخاعی، یک تصمیم بزرگ و کاملاً تخصصی است که نیازمند ارزیابی دقیق توسط تیمی مجرب و باتجربه است. دکتر سیامک مرادی، فوق تخصص درد، با سالها تجربه در زمینه مدیریت دردهای پیچیده و انجام مداخلات پیشرفتهای مانند کاشت پمپ نخاعی، میتوانند با ارزیابی کامل شرایط شما، بهترین راهکار درمانی را ارائه دهند.
اگر شما یا عزیزانتان از دردهای مزمن ناتوانکننده یا اسپاسمهای شدید عضلانی رنج میبرید و روشهای معمول درمانی پاسخگو نبوده است، وقت آن است که یک گام اساسی بردارید.
برای دریافت مشاوره تخصصی و ارزیابی شرایط جهت کاشت پمپ نخاعی، همین حالا با کلینیک دکتر سیامک مرادی تماس بگیرید و نوبت آنلاین خود را رزرو کنید.
-
شماره تماس: 26703212-021 – 26703209-021
-
واتساپ: 09339510017
-
آدرس کلینیک: تهران، شريعتی، تقاطع ظفر، بعد از مجتمع نگين ظفر، خیابان صادقيان، ساختمان پزشكان پارس، طبقه 5
-
وبسایت: www.DrSiamakMoradi.com